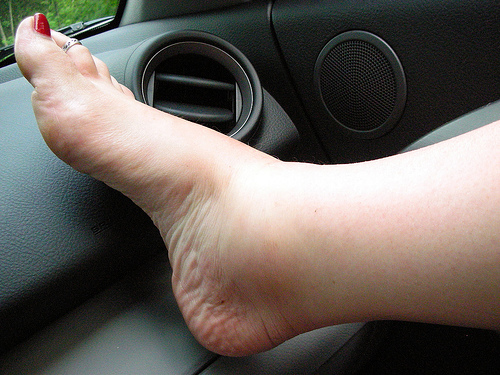
El edema, conocido popularmente como retención de líquidos, es un aumento en el volumen del líquido intersticial, es decir, una acumulación excesiva de líquidos en los tejidos. Sus causas son variadas, entre ellas, problemas circulatorios, insuficiencia cardiaca congestiva, enfermedades renales o hepáticas. También existe el edema cíclico idiopático, en el que el problema se produce sin causa conocida.
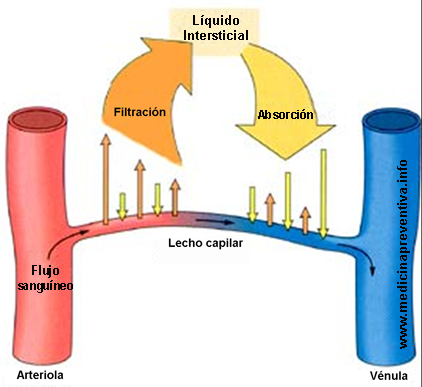 El edema obedece a un desequilibrio del intercambio normal de líquidos entre el espacio intracapilar e intersticial en los miembros inferiores. Este intercambio es el resultado de dos presiones que actúan en dirección contraria: la hidrostática y la oncótica. La primera, que es intravascular, empuja el líquido contra las paredes finas de los capilares; la segunda lo atrae hacia el espacio intracapilar.
El edema obedece a un desequilibrio del intercambio normal de líquidos entre el espacio intracapilar e intersticial en los miembros inferiores. Este intercambio es el resultado de dos presiones que actúan en dirección contraria: la hidrostática y la oncótica. La primera, que es intravascular, empuja el líquido contra las paredes finas de los capilares; la segunda lo atrae hacia el espacio intracapilar.
El incremento de la presión hidrostática se produce por un aumento de la volemia vascular (volumen total de sangre circulante) o dificultad para el retorno venoso (mientras que la presión oncótica disminuye por un descenso de los niveles de proteínas. El incremento de la volemia vascular se asocia a retención hidrosalina, como sucede en la insuficiencia cardíaca o renal, gestante, ingesta de medicamentos (antiinflamatorios no esteroideos, corticoides, calcio antagonistas o vasodilatadores periféricos como el minoxidil) o aporte intravenoso excesivo de fluidos.
Entre las más benignas se encuentran las várices, o insuficiencia de las válvulas que impulsan la sangre hacia el corazón. Al acumularse la sangre en las piernas, la presión hidrostática dentro del lecho capilar aumenta hasta tal grado que supera la presión oncótica, y ello obliga al líquido a salir por las paredes de los capilares y a acumularse en los tejidos intersticiales.
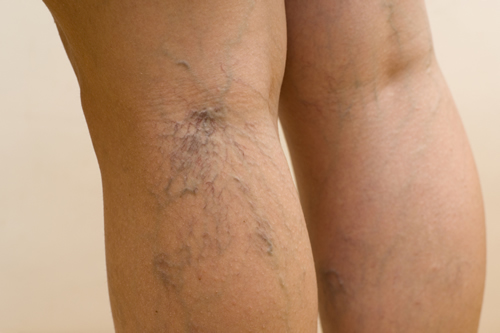
En el caso de padecer insuficiencia cardíaca, también puede producirse un exceso de presión hidrostática, que es la causa más frecuente de edema de las piernas. En este caso, la sangre se estanca en los miembros inferiores porque el corazón no tiene fuerza para impulsarla adecuadamente.
La dificultad para el retorno venoso puede ser por un problema periférico (trombosis o compresión venosa) o central (aumento de la precarga que no es más que la cantidad de sangre que el corazón debe bombear con cada latido o incremento de la presión intraabdominal). La obstrucción de los vasos linfáticos debido a inflamación local, la presencia de tejido cicatrizal y la compresión local por un tumor también pueden dar origen a edema de las piernas y de los tobillos.
El descenso de la albúmina sérica se produce por consumo, falta de síntesis o pérdida. La vida media de la albúmina se reduce en estados inflamatorios, con un aumento de la permeabilidad capilar que favorece su salida hacia el espacio intersticial. La desnutrición y la insuficiencia hepática ocasionan menor producción de albúmina. El síndrome nefrótico y las enteropatías asociadas a malabsorción determinan la pérdida de proteínas. Sin la acción hidrofílica de la albúmina, el líquido intravascular se escapa hacia el espacio intersticial.
Por último, cualquier persona puede sufrir un aumento transitorio de la permeabilidad vascular por alergias, quemaduras, picaduras de insecto, o infecciones bacterianas.
En la práctica clínica se sigue clasificando a los edemas de acuerdo a su etiología, lo que permite en algunos casos resolver el tema con solo el examen clínico:
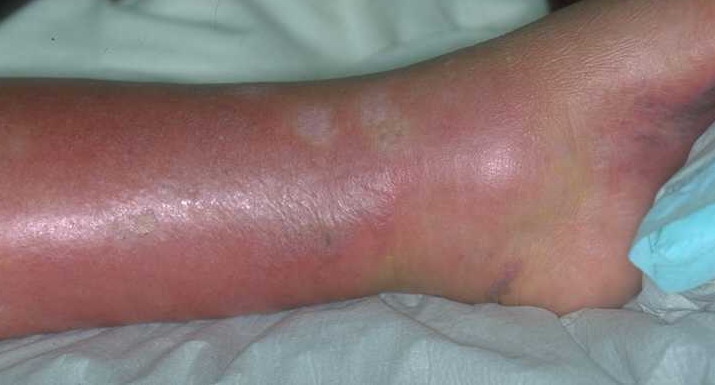
Mediante el examen físico se evaluará el aspecto del edema y la presencia de signos que permitan valorar su origen, como cambios inflamatorios o presencia de insuficiencia venosa o linfática. Para ello se palpa el edema para determinar su dureza (posibilidad de dejar fóvea), intensidad (extensión) y localización (periférico o en zonas de decúbito). Se exploran las posibles lesiones de la piel (eritema o erosiones), el sistema venoso (existencia de cordón flebítico o varices), así como la presencia de adenopatías que puedan comprometer el retorno linfático.
También se buscan signos que adviertan de la existencia de otros problemas, como anomalías en la repleción venosa periférica (relleno venoso) o central (ingurgitación yugular), en la auscultación cardíaca (presencia de tercer ruido), pulmonar (crepitantes en la auscultación, hipoventilación en bases) o palpación abdominal (hepatomegalia, ascitis).
Unilateralidad o bilateralidad: en muchos casos este solo dato permite discriminar las causas locales, unilaterales, de las sistemicas, bilaterales, salvo unas pocas excepciones de edemas venosos y/o linfáticos que son bilaterales. Por otro lado, un edema unilateral con el otro miembro normal siempre excluye las causas sistémicas.
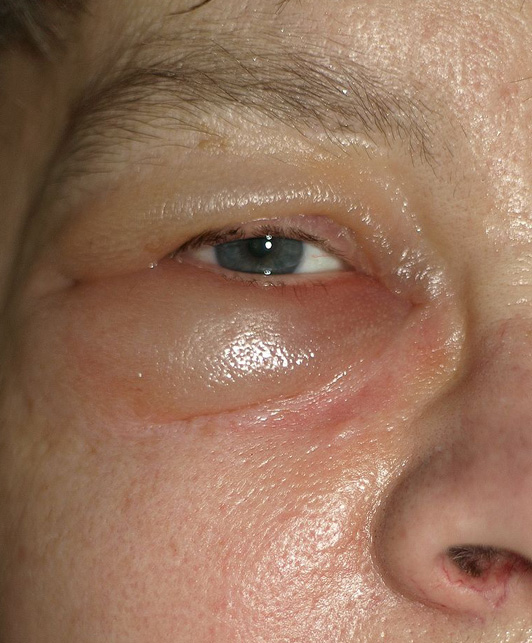
La distribución corporal y horaria es muy importante; se debe interrogar si hay también otros edemas, en manos, cara, sacro; especialmente si estos son luego del descanso nocturno, y si hubiese asociación con nicturia (aumento de la frecuencia en la micción nocturna de orina), todos estos son indicadores de edema sistémico. Por el contrario si el edema no desaparece durante la noche sugiere causas locales importantes que impiden el flujo de retorno venolinfático aun en decúbito.
En algunos casos el examen es bastante orientador, como ser el edema localizado en una articulación cuando depende de trauma o artropatía, el edema de dedos, el signo de fovea o de godet, propio del edema blando de causa sistémica (si comprimimos durante algunos segundos con el dedo una región edematizada y luego lo retiramos, veremos que deja una huella deprimida, que permanece algún tiempo).
Evaluar los antecedentes es de vital importancia. Muchas causas de edema tienen claros antecedentes, ya sean heredo familiares, remotos o desencadenantes inmediatos. Baste como ejemplo los cuadros familiares típicos del linfedema (edema linfático), los estigmas de una cardiopatía crónica o; la cirugía, el reposo prolongado o el traumatismo que suelen anteceder a una trombosis venosa profunda.
Las infecciones también pueden ser causa de edema de los miembros inferiores. La más frecuente de ellas es la erisipela. La diabetes es un factor concomitante agravante del cuadro. En el desarrollo de celulitis y eventualmente fascitis necrotizante suele haber una puerta de entrada de los gérmenes, que puede corresponder a micosis, onicomicosis, excoriaciones, y enforma iatrogénica a inyecciones, acupuntura, etc. En estos casos el edema va acompañado de enrojecimiento, calor y dolor local, de rápida evolución.
El uso de medicamentos, especialmente algunos bloqueantes de calcio utilizados para el tratamiento de la hipertensión como la amlodipina y otras drogas como hidralazina, bloqueadores de los receptores alfa y beta, AINEs, carbenicilina, litio, fenotiacinas, tioridazina, IMAO, corticoides, testosterona, estrógeno y progesterona, entre los más frecuentes, pueden causar edema.
En los estudios paraclínicos se estudia la presencia de alteraciones del metabolismo proteico (proteínas, albúmina), estado inflamatorio (proteína C reactiva), activación de la fibrinólisis (dímero D), función cardíaca (factor natriurético [BNP]), renal (creatinina) y hepática (enzimas hepáticas). Las métodos de diagnóstico por imágenes permiten estudiar problemas de retorno venoso (ecografía venosa), función cardíaca (ecocardiograma) o presencia de ascitis (ecografía abdominal). Para el estudio de la circulación linfática se recurre a la linfografía.
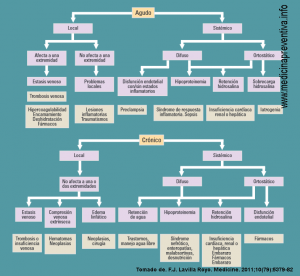
DIAGNÓSTICO DIFERENCIAL
El edema bilateral (sistémico) puede ser consecuencia de:
- Disfunción cardíaca (ej: Insuficiencia Cardíaca Congestiva)
- Disfunción renal (ej: nefritis o nefrosis)
- Disfunción hepática (ej: cirrosis) o, más raramente, trombosis de venas suprahepáticas (síndrome de Bud Chiari) y de la vena Porta
- Disfunción metabólica (ej: déficit de proteínas)
- Disfunción endocrina (ej: enfermedad de Cushing, afecciones tiroideas)
- Fisiológico (embarazo, sobrecarga de sal)
- Edema cíclico idiomático: en mujeres de 20 a 40 años
- Lipedema: depósito simétrico de grasa que no deja fóvea en nalgas y piernas.
- Síndrome de filtración capilar microvascular (ej: exposición a temperaturas extremas, edema angioneurótico
- Efecto secundario de medicamentos
Edema unilateral o regional; puede ser debido a:
- Enfemedad venosa
- Linfedema
- Infecciones
- Traumatismos
- Causas diversas
Independientemente de la causa, ciertas medidas sencillas pueden mejorar el problema, aunque solo tu médico te podrá dar el diagnóstico correcto y el tratamiento apropiado. La elevación de los pies con almohadas durante la noche y varias veces al día a una altura de 30 a 40 cm por encima de la cabeza proporciona alivio.
También, dependiendo del caso pudieran ser de utilidad el usar medias gruesas especiales desde la mañana para no dar oportunidad a que las piernas se hinchen, así como también el ejercicio diario, la pérdida de peso y un bajo consumo de sal.
Las principales fuentes de sodio son la sal de mesa, los alimentos y el agua. Como primera medida, se evitará el agregado de sal en las comidas, puesto que, como la sal «atrae» el agua, cuanta más sal se consuma, más agua se retendrá. En su lugar, se utilizarán hierbas, especias, limón, vinagre y aceites aromatizados con ajo, orégano o guindilla para potenciar el sabor de las comidas.
Debemos tener en cuenta que la mayor parte de la ingesta de sodio de nuestra alimentación no proviene de la sal de mesa, sino de los alimentos procesados. Por este motivo, es preferible consumir alimentos naturales, como son las frutas, las verduras, las legumbres, las carnes y los pescados frescos, así como debemos leer las etiquetas de los alimentos comerciales y seleccionar aquellos con menor contenido sódico.
En el caso de que el edema de las piernas esté acompañado de enrojecimiento y calor locales o de dificultad respiratoria puede ser señal de infección local o de un trastorno cardíaco o pulmonar urgente y en estos casos es imprescindible acudir urgentemente a un médico.
Es de hacer notar que esta NO es una revisión exhaustiva acerca de la patología del edema de miembros inferiores, sólo una visión general a manera informativa; si usted sufre de edema en los miembros inferiores, deberá consultar al médico.
Referencias:
- Guillermo Rossi: Diagnóstico diferencial de los edemas del miembro inferior: http://www.sflb.com.ar/revista/2007_02_04-02.pdf
- El edema de miembros inferiores: causas y medidas que lo alivian. Revista Panamericana de Salud Pública. http://www.scielosp.org
- F.J. Lavilla Royo: Protocolo diagnóstico de los edemas. Medicine. 2011;10(79):5379-82
.
Dr. Rigoberto J. Marcano Pasquier @rigotordoc
Medicina Interna
Ambulatorio Medis.
Av. José María Vargas. Centro Comercial Santa Fe.
Nivel C3. Consultorio 2.
Caracas. Venezuela.